SPSP – Sociedade de Pediatria de São Paulo
Texto divulgado em 17/04/2020
Relatora: Regina Grigolli Cesar
Presidente do Departamento Científico de Terapia Intensiva da Sociedade de Pediatria de São Paulo
Quadros clínicos graves de COVID-19 ainda são raros em Pediatria. As evidências clínicas e epidemiológicas disponíveis sobre a COVID-19, baseadas quase integralmente em dados obtidos do atendimento de adultos, permitem por ora esperar, caso a fisiopatologia seja comparável nas faixas etárias pediátricas, que estaremos diante de uma “patologia pulmonar restritiva” que evolui clinicamente como uma insuficiência respiratória do tipo I, pelo menos na fase inicial.
Assim como em outros quadros que podem evoluir para um estado crítico, a indicação de cuidados intensivos deve ser feita precocemente e com a maior precisão possível. Evidentemente é melhor “pecar por excesso”, mas dada a possibilidade de um aumento exponencial no número de casos durante a pandemia e o risco de indisponibilidade de leitos de UTI, o encaminhamento criterioso é o ideal. Algumas dicas:
1. Avaliar o estado geral do paciente: ativo ou prostrado
Em Pediatria, isso faz toda a diferença. Por vezes a criança não tem nada, mas apenas pelo fato de estar prostrada já se deve observar e investigar a possível causa. Atividade geralmente é correlato de um organismo compensado.
2.Tornar a avaliação do desconforto a mais objetiva possível
O escore de Downes é aplicado em Pediatria há décadas e tem se mostrado eficaz. Dados como frequência respiratória, grau de utilização de musculatura acessória e presença de tiragem de fúrcula são indicadores objetivos que caracterizam o grau de insuficiência respiratória.
3. Verificar a perfusão
Se a perfusão está garantida, ou se está muito rápida, ou se as extremidades estão frias.
4. Verificar a pressão arterial
Praticamente nunca se espera uma pressão arterial alterada em Pediatria. Hipotensão é geralmente um efeito final, devendo ser considerada como indicação de uma criticidade maior.
5. Avaliar a velocidade da instalação e agravamento dos sintomas
Na emergência, uma história clínica breve, mas objetiva é imprescindível. Deve ser avaliada temporalmente a ocorrência e a intensidade para que se tenha uma noção de quanto tempo levou a evolução da piora do quadro inicial. Por exemplo, em casos de bronquiolite quadro comum, o pico de ocorrência de sintomas respiratórios mais graves é entre o terceiro e o quinto dias. Se a criança com bronquiolite já está apresentando sintomas mais graves no segundo dia, há grande chance de piorar nas horas seguintes. Já uma criança que chega no quinto dia e está com sintomas moderados pode não apresentar uma piora desses sintomas. Com base no que se tem observado em pacientes adultos com quadros graves de COVID-19, a hipoxemia é predominante e sua evolução é que determina a gravidade do quadro.
Considerando que a evolução clínica de COVID-19 ocorra de modo semelhante ao observado em adultos, envolvendo mecanismos fisiopatológicos similares, o intensivista pediátrico deve estar preparado para lidar, num primeiro momento, com quadros de insuficiência respiratória tipo I.
Na lesão pulmonar induzida por COVID-19 em adultos, a hipóxia é prevalente e a complacência pulmonar geralmente é alta.1 A hipoxemia sem aumento do trabalho respiratório sugere alterações importantes na relação ventilação-perfusão, complacência pulmonar incomumente poupada, um grau variado de capacidade de recrutamento pulmonar e, em geral, uma boa resposta à posição prona.2
Os cuidados intensivos em relação à oxigenioterapia para pacientes pediátricos, conforme a gravidade do desconforto, encontram-se resumidos, como uma sugestão, no Quadro a seguir:
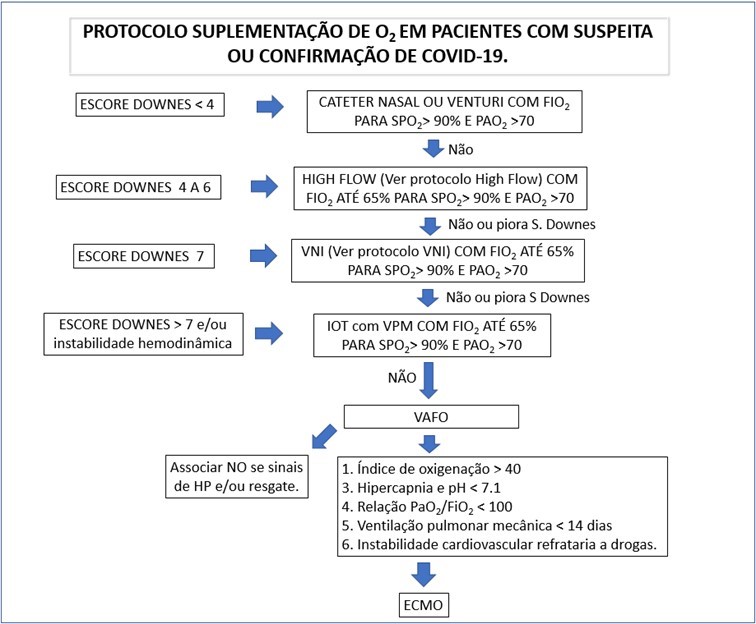
Fonte: elaborado pela autora
Referências
- Gattinoni L [homepage on the Internet]. Preliminary observations on management of ICU COVID-19 patients [cited 2020 Mar 21]. Available from: https://sfar.org/preliminary-observations-on-the-ventilatory-management-of-icu-covid-19-patients/?utm_source=rss&utm_medium=rss&utm_campaign=preliminary-observations-on-the-ventilatory-management-of-icu-covid-19-patients
- Kneyber MC, Luca D, Calderini E, Jarreau PH, Javouhey E, Lopez-Herce J, et al. Recommendations for mechanical ventilation of critically ill children from the Paediatric Mechanical Ventilation Consensus Conference (PEMVECC). Intensive Care Med. 2017;43:1764-80.



